「從沒想過皮膚疾病嚴重起來竟會要人命!」33歲陳小姐在坐月子期間出現皮膚異常,膿疱從眼周、嘴巴、脖子蔓延到手肘、屁股,全身皮膚皺褶與關節處嚴重潰爛,起初看了兩、三家皮膚科診所,前後用了止癢藥、止痛藥和消炎藥都沒有效果,因為症狀實在太嚴重,在皮膚科診所醫師建議下住院治療,確診全身型膿疱性乾癬,治療期間甚至因病導致免疫力低下,一度感染肺炎而昏迷,送入加護病房插管使用葉克膜,與死神拔河一個月才救回一命。
全身型膿疱性乾癬易反覆發作 急性發作且病程兇猛
台灣皮膚科醫學會理事長趙曉秋表示,全身型膿疱性乾癬(Generalized Pustular Psoriasis , 簡稱GPP)是影響遍及全身內外的皮膚重症,據統計全台約有500多位病患,急性發作期不僅病程發展兇猛且症狀持續時間長(膿疱超過3個月未消退),還具反覆發作的特性,患者面對未知的急性發作,如同背負不定時炸彈。
全身型膿疱性乾癬女性發生比例高 常見這些症狀
台灣皮膚科醫學會理事、台北林口長庚醫院皮膚部副教授級主治醫師黃毓惠說明,全身型膿疱性乾癬是一種少見的自體免疫發炎疾病,好發於40到60歲成年人,女性發生比例較高,典型症狀為皮膚出現大面積的膿疱、紅斑、脫屑,還經常伴隨疼痛、發燒、疲倦等全身性症狀,若沒有及時治療,嚴重恐併發敗血症、心肺腎多重器官衰竭等致命併發症,拖愈久愈危險。
然而,全身型膿疱性乾癬的誘發原因多元且多無法預測,像是遺傳因素、懷孕、壓力、環境、藥物影響,甚至是感染Covid-19都有可能導致疾病發作,可以說每個人都具有潛在風險。

症狀與斑塊型乾癬相似 每10位就有3位延遲半年診斷
根據2022年一項調查報告顯示,台灣的全身型膿疱性乾癬患者平均看3位醫師才能確診。黃毓惠強調,由於全身型膿疱性乾癬較為少見,未被台灣民眾廣泛認識,平均每10位患者就有3位歷經半年以上才確診。
此外,全身型膿疱性乾癬的部分症狀與一般斑塊型乾癬相似,例如皮膚患處泛紅、脫屑,所以常被誤認為是一般乾癬,典型的膿疱症狀也常被當成是感染處理,種種原因導致診斷更為複雜,也曾見過患者因為沒有對症治療而不見成效,轉尋求青草藥調理或民俗偏方,結果反而導致免疫力失調,症狀大幅惡化。
5成患者急性發作無法自理生活 三分之一治療後留膿疱
黃毓惠強調,全身型膿疱性乾癬的急性發作會依據不同患者有相異的發作頻率,逾7成患者在2年內會數度發生重度急性發作,目前也難以有效地預測或是預防,一旦發病,皮膚會快速出現大量密集的膿疱並伴隨刀割、火燒般的疼痛,近5成患者在急性發作時無法自理生活,而且有高達三分之一的患者在接受全身性治療後仍有膿疱殘留。
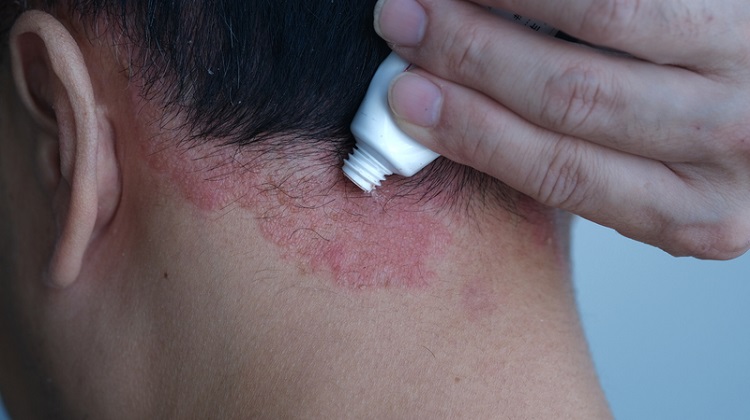
快速控制急性發作 鎖定IL-36發炎路徑精準治療
過往全身型膿疱性乾癬缺乏專有治療藥物,因此,對於急性發作的控制有其侷限,可能面臨治療效果緩慢,且仍有隨時復發的風險。台北林口長庚醫院皮膚部主治醫師陳俊賓指出,現有藥物大多是針對一般乾癬的IL-17、IL-23發炎路徑所設計,難以對症下藥,所幸,隨著醫界對全身型膿疱性乾癬的發作有更充分的了解,現階段已發現全身型膿疱性乾癬的關鍵致病機轉為IL-36發炎路徑,並依據此發炎路徑研發專用的生物製劑,以利更精準的阻斷發炎反應,達到快速控制急性發作的效果。
對於最困擾患者的皮膚問題,根據臨床試驗顯示,超過5成患者在急性發作期使用全身型膿疱性乾癬專用生物製劑治療,首週即可完全消除膿疱症狀,不僅有機會讓患者皮膚宛如新生,還有助於大幅減緩疼痛、提升生活品質,並且治療三個月後有機會維持膿疱清除達12週,幫助更快回歸正常生活。
6大症狀提高警覺 儘速至皮膚專科診斷
陳俊賓提醒,全身型膿疱性乾癬的症狀嚴重,伴隨而來的併發症也危險且致命,因此,若發現6大症狀:包括急發膿疱群合併皮膚症狀(紅斑、脫屑)與全身性症狀(疼痛、發燒、疲勞),應即刻前往皮膚專科做進一步診斷。
延伸閱讀:
·皮膚不斷脫皮屑、浮紅斑塊...中醫師提醒「改善乾癬7習慣要戒掉」! 洗澡用清水就好
·一個月多位年輕人確診乾癬!最年輕24歲 醫點出「感染共通點」:是危險警訊